
Exodontia e preservação alveolar no dia a dia
Foi-se o tempo em que o cirurgião-dentista deixava o alvéolo cicatrizar espontaneamente. Estudos mostram como reduzir a perda óssea tanto vertical quanto horizontal
Giuseppe Alexandre Romito
Gabriel Damin
Guilherme da Costa
Mohamed Hassan
Na clínica, a conduta logo após a extração dentária sempre se apresenta como um desafio na prática diária, uma vez que são apresentadas diversas opções, que vão desde um selamento com tecido conjuntivo até procedimentos que envolvem a utilização de biomateriais e membranas colágenas xenógenas. É importante ressaltar que essas ações visam evitar uma reabsorção óssea tanto vertical quanto horizontal.
A extração dentária é caracterizada como um tratamento de contenção do processo patológico irrecuperável do dente, que não se apresenta em condições adequadas em termos de função e estética. Mesmo com o avanço da tecnologia, nenhum material se mostra suficientemente capaz de substituir o órgão dentário sem que haja um remodelamento ósseo após a extração.1
Ao remover-se o dente, ocorre a perda da matriz funcional do osso alveolar. Logo, há um remodelamento celular em toda a região traumatizada. O processo de cicatrização se inicia com a formação de um coágulo no espaço alveolar e termina com o fechamento de tecido epitelizado sobre o alvéolo preenchido com osso.1
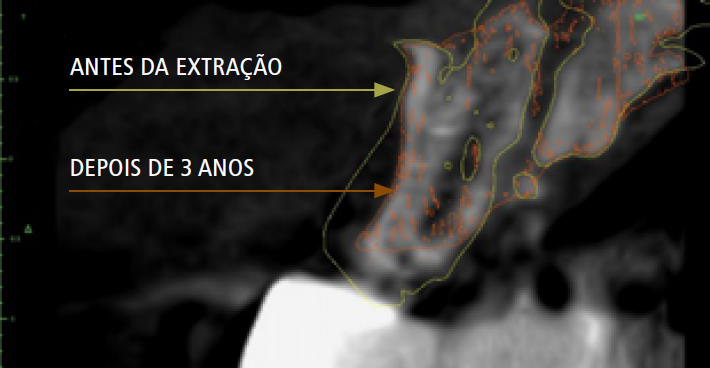
Com a finalidade de minimizar a perda óssea no processo de remodelamento, foram desenvolvidas técnicas para a preservação alveolar. Sabe-se que, nesse processo de remodelamento ósseo, o alvéolo sofre uma perda óssea de 50% em sua largura no primeiro ano.2
As técnicas de preservação alveolar começam logo no primeiro momento cirúrgico. A extração dentária deve ser o menos traumática possível, uma vez que qualquer trauma ou condição patológica na parede óssea do alvéolo pode gerar alterações dimensionais adversas na cicatrização2,3 (imagem 1).
O QUE ACONTECE NO ALVÉOLO APÓS A EXTRAÇÃO?
Logo após a extração, iniciam-se os processos reparadores intra-alveolares, desencadeando uma série de eventos determinantes para a correta cicatrização do local.
Nas primeiras 24 horas, por exemplo, a ferida é caracterizada pela formação de um coágulo sanguíneo. Ele funciona como uma matriz física, auxiliando no direcionamento celular e contendo substâncias providenciais para o reparo local. O coágulo tem a função de aumentar a migração das células, bem como a proliferação e a diferenciação delas. Isso ocorre devido à presença de células proinflamatórias e de fatores de crescimento no sangue.
Já em relação à limpeza da ferida, o mais comum na preservação alveolar é o preenchimento da região com um substituto ósseo, selando-o adequadamente na região, para facilitar o direcionamento celular.7
Na prática, um dos desafios está em definir as situações clínicas e materiais mais indicadas para casos de preservação, pois alterações tridimensionais dos tecidos moles e duros são esperadas tanto vertical quanto horizontalmente imediatamente após a extração. Por isso, diversos estudos buscaram determinar, dentro das suas limitações, quais as melhores escolhas para alcançar resultados de preservação previsíveis.7,8
Após a extração dentária atraumática, a avaliação detalhada das paredes ósseas do alvéolo é feita inicialmente pela técnica de sondagem óssea. A medição das paredes remanescentes do alvéolo e o exame de suas condições pós-extração são cruciais para a escolha do protocolo de tratamento do implante.4
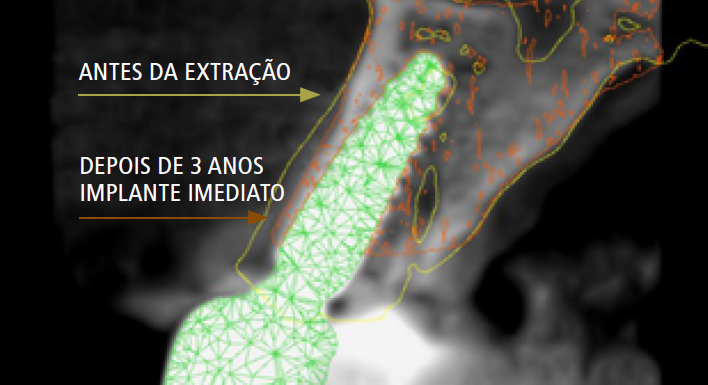
O procedimento de preservação do rebordo alveolar tem sido sugerido em casos com perda severa da tábua óssea vestibular (> 50%). Em pacientes com biotipo de tecido mole fino e perda óssea vestibular de 25% a 50%, recomenda-se um implante tardio com preservação do alvéolo.5
Um ensaio clínico randomizado realizado por Jung e colaboradores, em 2012, avaliou a diferença de volume ósseo tridimensional, a partir de tomografia computadorizada, de diferentes formas de preservação alveolar. Sendo a cicatrização espontânea o grupo-controle, ainda foram avaliados os materiais de trifosfato de cálcio com polilactídeo, mineral ósseo bovino desmineralizado com 10% de colágeno, coberto com uma matriz de colágeno, e mineral ósseo bovino desmineralizado com 10% de colágeno, coberto com enxerto autógeno de tecido mole. Após um período de seis meses de cicatrização, observou-se que os alvéolos que receberam material ósseo bovino recoberto tanto com matriz de colágeno como por enxerto autógeno apresentaram resultados com menores alterações verticais e horizontais do rebordo alveolar em comparação com controles seis meses após a extração.6
Outro estudo, de Horowitz e colaboradores, comparou as alterações dimensionais do rebordo alveolar após implantes imediatamente colocados com ou sem procedimentos adicionais de regeneração óssea, demonstrando reabsorção óssea horizontal de 43,3% no grupo sem material de enxerto e de apenas 15,8% no grupo com procedimento de regeneração óssea simultânea.
Mais estudos mostram a necessidade de uma intervenção a fim de reduzir a perda óssea,9 como uma pesquisa feita com o objetivo de comparar a alteração dimensional óssea após a extração dentária somente e após a extração dentária associada com biomaterial por Barone et al. (2008), por exemplo. Na pesquisa em questão, a cirurgia para a instalação do implante ocorreu de sete a nove meses depois da extração do elemento dental; após análise, foi encontrada diferença significativa entre os dois tratamentos. O grupo em que se realizou apenas a extração (embora de modo atraumático) apresentou deiscência, o que levou à necessidade de regeneração óssea guiada, após a instalação do implante.9

Além da escolha do material, outro obstáculo está associado à indicação do procedimento de preservação alveolar. Fatores como a tábua óssea vestibular presente são uma indicação de preservação alveolar; caso contrário, recomenda-se a regeneração óssea guiada. Além disso, se a região operada vai receber um implante no prazo de até seis meses após a exodontia, não haverá necessidade de realizar a preservação.6
No estudo realizado por Jung e colaboradores (2018), foi criada uma árvore de decisão na qual a pergunta inicial era se havia a possibilidade ou indicação de implante imediato ou no prazo de até dois meses para a região operada. Em caso de resposta positiva, deveria ser analisada a necessidade de intervenção em tecido mole. Se não houvesse necessidade de intervenção, poderia ser realizado por meio de reparação espontânea com o próprio coágulo do paciente, devendo o implante ser instalado imediatamente ou em até oito semanas. Caso fosse necessária uma preservação de tecido mole com tecido conjuntivo autógeno ou substituto xenógeno, o implante poderia ser instalado no prazo de seis a oito semanas.
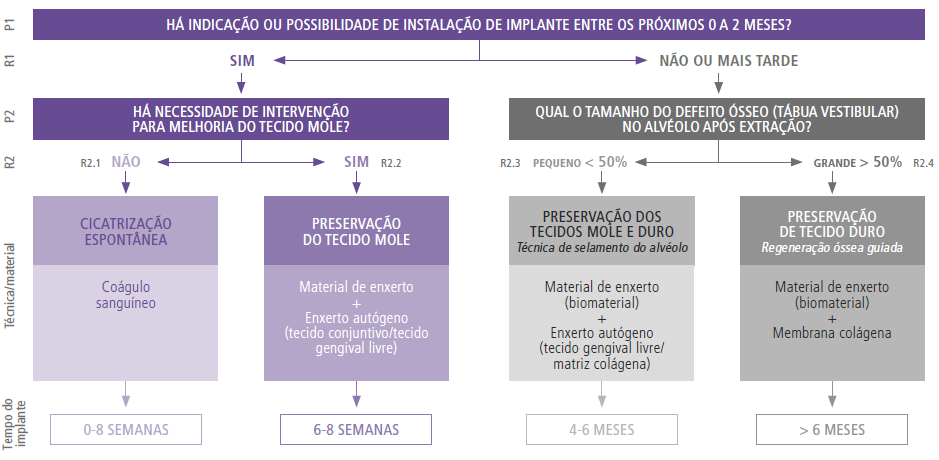
Nesse mesmo estudo, além da análise dos tecidos moles para a instalação de implantes após as extrações dentárias, é observada a presença de defeitos ósseos depois da extração. Nesse caso, se o defeito for considerado pequeno (<50%), é sugerida a preservação de tecido duro e tecido mole por meio do selamento do alvéolo com a adição de biomaterial associado a tecido autógeno, podendo ser gengival livre ou matriz colágena; com isso, o implante poderia ser realizado de quatro a seis meses. Em casos de defeitos grandes (>50%), torna-se indicada a regeneração óssea guiada utilizando biomaterial e membranas colágenas, e o implante poderia ser instalado após mais de seis meses.10
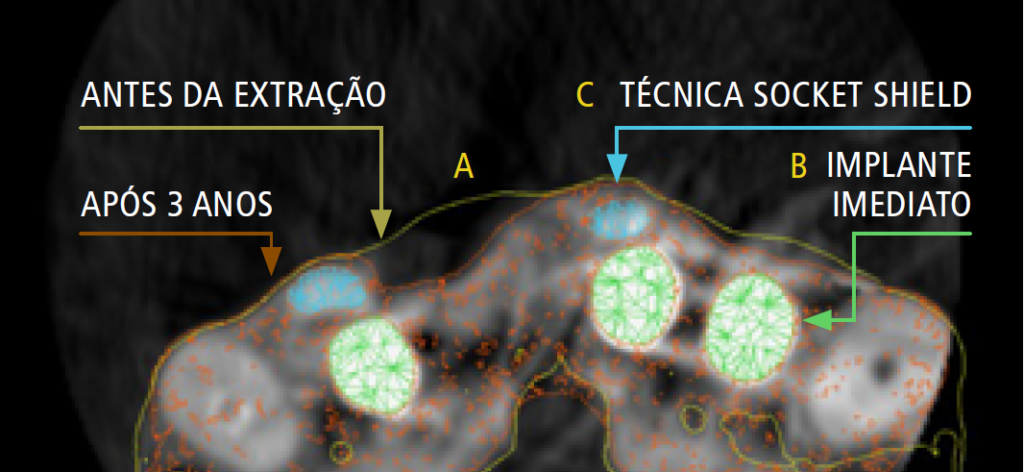
O que os cirurgiões-dentistas precisam entender é que já passamos da época em que realizávamos apenas exodontias simples, ou seja, apenas a extração de um ou mais elementos dentários, e deixávamos o alvéolo cicatrizar de forma espontânea. Com o conhecimento científico que temos hoje, não se admite mais esse tipo de conduta clínica. A preservação alveolar deve ser rotina na diária clínica. A exceção são apenas aqueles casos em que a questão financeira impede a utilização de biomateriais, em razão dos custos.
Tão importante quanto isso é a conversa com o paciente a fim de mostrar a ele as opções possíveis e escolher a melhor para cada caso.
REFERÊNCIAS
1. Bays R. Fisiopatologia e anatomia da perda óssea edêntula. In: Fonseca RJ, Davis WH, editores. Cirurgia oral e maxilofacial pré-protética reconstrutiva. Filadélfia: Saunders; 1986. p. 1-17.
2. Mecall RA, Rosenfeld AL. Influence of residual ridge resorption patterns on fixture placement and tooth position, Part III: Presurgical assessment of ridge augmentation requirements. Int J Periodontics Restorative Dent. 1996 Aug;16(4):322-37. PMID: 9242100.
3. Araújo MG, Lindhe J. Dimensional ridge alterations following tooth extraction. An experimental study in the dog. J Clin Periodontol. 2005;32(2):212-8. doi: 10.1111/j.1600-051X.2005.00642.x. PMID: 15691354.
4. Caplanis N, Lozada JL, Kan JY. Extraction defect assessment, classification, and management. J Calif Dent Assoc. 2005 Nov;33(11):853-63. PMID: 16463907.
5. Juodzbalys G, Wang HL. Socket morphology-based treatment for implant esthetics: a pilot study. Int J Oral Maxillofac Implants. 2010 Sep-Oct;25(5):970-8. PMID: 20862411.
6. Jung RE, Philipp A, Annen BM, Signorelli L, Thoma DS, Hämmerle CHF, Attin T, Schmidlin P. Radiographic evaluation of different techniques for ridge preservation after tooth extraction: a randomized controlled clinical trial. J Clin Periodontal. 2013 Jan;40(1):90-8. doi: 10.1111/jcpe.12027. Epub 2012 Nov 19. PMID: 23163915.
7. Martins JR, Wagner TP, Vallim AC, Konflanz W, Schwendicke F, Celeste RK, Haas AN. Comparison of the efficacy of different techniques to seal the alveolus during alveolar ridge preservation: Meta-regression and network meta-analysis. J of Clin Periodontol. 2022;49(7):694-705. doi: 10.1111/jcpe. 13628. PMID: 35451071.
8. Juodzbalys G, Stumbras A, Goyushov S, Duruel O, Tözüm TF. Morphological classification of extraction sockets and clinical decision tree for socket preservation/ augmentation after tooth extraction: a systematic review. J Oral Maxillofac Res. 2019 Sep 5;10(3):e3. doi: 10.5037/jomr.2019.10303. PMID: 31620265; PMCID: PMC6788426.
9. Barone A, Aldini NN, Fini M, Giardino R, Calvo Guirado JL, Covani U. Xenograft versus extraction alone for ridge preservation after tooth removal: a clinical and histomorphometric study. J Periodontol. 2008;79(8):1370-7. doi: 10.1902/ jop.2008.070628. PMID: 18672985.
10. Jung RE, Ioannidis A, Hämmerle CHF, Thoma DS. Alveolar ridge preservation in the esthetic zone. Periodontol 2000. 2018 Jun;77(1):165-75. doi: 10.1111/ prd.12209. Epub 2018 Feb 27. PMID: 29484712.
11. Lindhe J. Tratado de periodontia clínica e implantologia oral. 5a ed. Rio de Janeiro: Guanabara Koogan, 2010.

Dr. Gabriel Bittencourt Damin
Graduado pela Universidade Federal de Pelotas (UFPEL)
Aluno do Programa de Pós-graduação em Periodontia na Faculdade de Odontologia da Universidade de São Paulo (USP)

Dr. Guilherme da Costa
Cirurgião dentista formado na FOUSP, Especialização em Periodontia pelo SENAC-SP; Mestrando em Periodontia pela Faculdade de Odontologia da
Universidade de São Paulo (USP)

Dr. Mohamed Hassan
Mestre em Implantologia e Cirurgia Oral Pela IMC-Universität Duisburg-Essen e Doutorando em Periodontia pela Faculdade de Odontologia da Universidade de São Paulo (USP)

Dr. Giuseppe Alexandre Romito
Prof. Titular da Disciplina de Periodontia da Faculdade de Odontologia da USP; Coordenador do Curso de Especialização em Implantodontia da FFO/USP.
