Alinhadores e fluxo digital em ortodontia
Laserterapia: uma opção terapêutica para tratamento das DTMs
Fernando Rodrigues de Carvalho, Mini residência em dor Orofacial – University of Kentucky – EUA, Mini residência em dor Orofacial – University of Southern California – EUA, Habilitação em Laser – Laboratório Especial de Laser em Odontologia – LELO/ FOUSP – USP, Pós-doutor, Doutor e Mestre em Ciências – Escola Paulista de Medicina – UNIFESP, Especialista em Ortopedia Funcional dos Maxilares – CROSP, Especialista em Ortodontia pela FUNORTE, Mini residência em Ortodontia – Charles H. Tweed International Foundation – Arizona – EUA, Graduação em Odontologia pela Faculdade de Odontologia de Campos – RJ.
Patrícia Moreira de Freitas, Professora Titular do Departamento de Dentística da Faculdade de Odontologia da Universidade de São Paulo (FOUSP) e Co-responsável pelo Laboratório Especial de Laser em Odontologia da FOUSP. É Coordenadora dos cursos de Habilitação de Laser em Odontologia, ministrados pela FFO-FUNDECTO em parceria com FOUSP. Coordena outros cursos de laser com enfoque em Harmonização Orofacial, DTM, Ortodontia e Odontopediatria. Desenvolve pesquisas na linha de “Lesões cariosas e não cariosas” e “Novas tecnologias aplicadas à Dentística”, com enfoque no uso de lasers de alta/baixa potência e LEDs na prática clínica da Odontologia.
Acadêmica Marília Missiano Carvalho
José Carlos Pettorossi Imparato, Bruna Lorena Pereira Moro
O conceito de disfunção temporomandibular (DTM) vai além de um problema somente da articulação temporomandibular (ATM), pois é definida pela Associação Americana de Dor Orofacial como sendo uma patologia que acomete a ATM, os músculos mastigadores e estruturas associadas. Apresenta, ainda, etiologia multifatorial, que pode ser explicada melhor pelo modelo biopsicossocial, ou seja, características genéticas se expressam nas atividades fisiológicas (bio), no perfil psiquiátrico e psicológico (psico) que também sofrem influências sociais, isto é, de fatores ambientais, culturais, físicos e demográficos.
Estudos populacionais de prevalência de DTM em brasileiros, anteriores a pandemia de Covid-19, apontam que cerca de 39% da população apresenta pelo menos um sintoma de DTM. No entanto, devido a mudança de comportamento ocasionado no período da pandemia, acredita-se que a prevalência tenha aumentado assim como a procura pelo tratamento por essa patologia.
Muitos são os sinais e sintomas que caracterizam as DTMs, dentre eles podemos ressaltar: dor articular, dor muscular crânio orofacial e cervical, cefaleia, desgaste dentário, limitação e dificuldade nos movimentos mandibulares, desvios da linha média na abertura e/ou fechamento bucal, limitações das funções do sistema estomatognático, sons articulares (estalidos, crepitação), zumbido ou surdez passageira (plenitude), assimetria facial, dor atrás dos olhos, histórico de travamento bucal aberto ou fechado e alteração no sono. Esses sintomas isolados ou em conjunto podem aparecer em um mesmo paciente ocasionando sofrimento e diminuição na qualidade de vida.
O diagnóstico é feito, principalmente, através de um abrangente exame físico e anamnese. No entanto, em alguns casos são necessários exames complementares de imagem como as radiografias, tomografias e ressonâncias magnéticas.
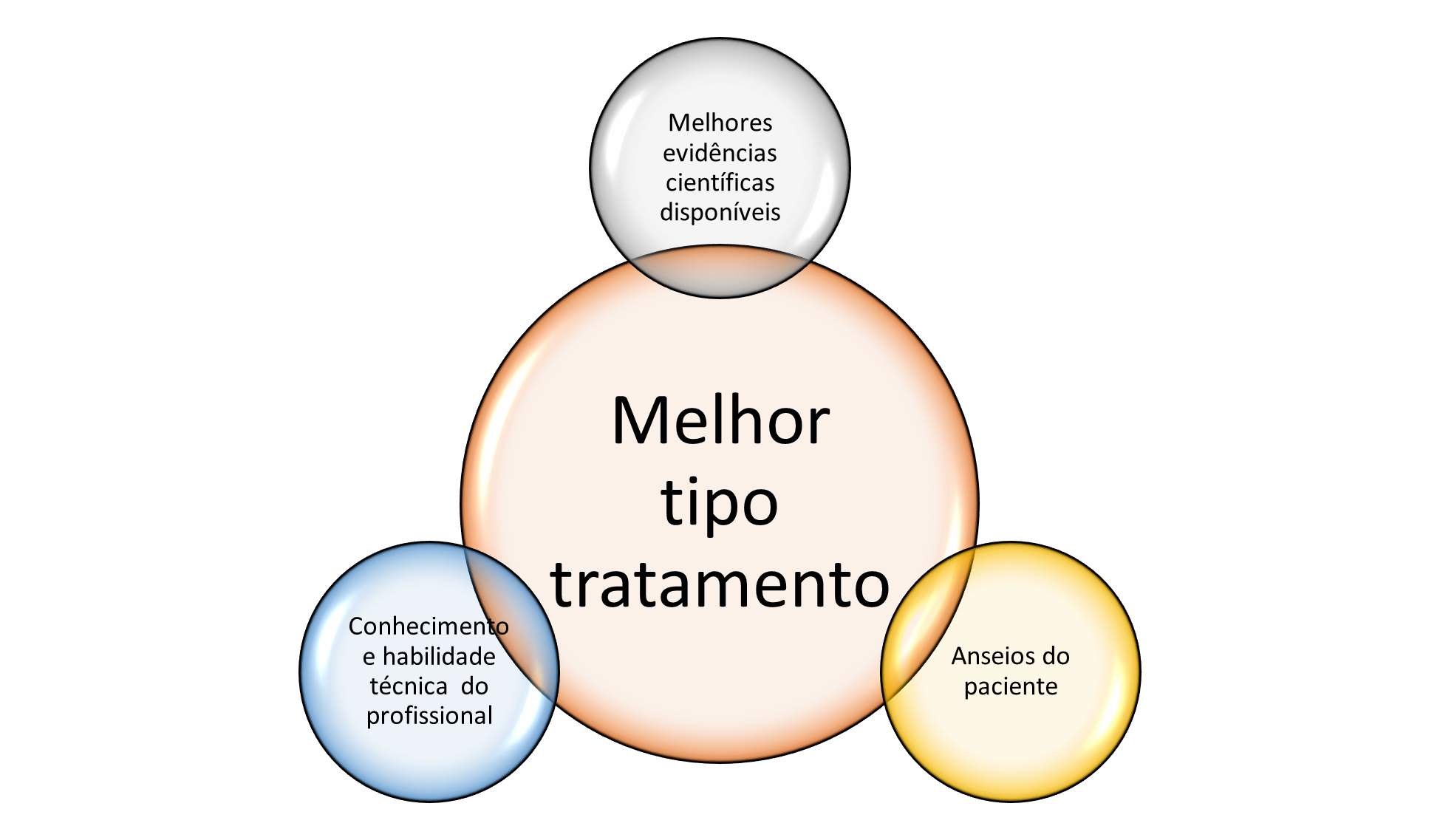
A indicação do melhor tratamento varia de acordo com o tipo de DTM apresentada, os anseios do paciente, conhecimento e habilidade técnica do profissional e as melhores evidências científicas disponíveis (Figura 1). Entretanto, cabe ressaltar que é unanimidade entre a comunidade científica que o tratamento deve ser iniciado por terapias não invasivas e reversíveis, deixando os procedimentos somente para os casos em que não houve êxito nos tratamentos anteriores.
Várias são as opções de tratamentos não invasivos existentes na literatura e entre elas temos: acupuntura, terapia cognitivo comportamental, técnicas fisioterápicas, terapia farmacológica, neuroestimulação elétrica transcutânea (tens), ultrassom, terapia de fotobiomodulação (TFBM), dispositivos interoclusais, hipnose e psicoterapia, etc. Essas opções podem ser utilizadas de forma isolada ou em associação.
Dentre as alternativas terapêuticas podemos destacar a TFBM, que utiliza a luz laser para obter os efeitos terapêuticos almejados. Laser é um acrônimo do Inglês Light Amplification Stimulated by Emission of Radiation – Amplificação da luz por emissão estimulada de radiação e os efeitos terapêuticos do laser são obtidos com a sua interação com os tecidos biológicos. Essa interação produz efeitos fotoquímicos, fotofísicos e fotobiológicos que resultam nos desejados efeitos de analgesia, modulação da inflamação e reparação tecidual.
O laser terapêutico é produzido por um equipamento de baixa potência que não ocasiona dano celular, não possui potencial carcinogênico, nem produz efeito térmico. Existem muitas vantagens em se adotar a laserterapia no cuidado das DTMs, pois não é invasiva, não apresenta efeitos colaterais conhecidos, não possui interação com a maioria dos medicamentos, tem baixa complexidade, é bem aceita entre os pacientes e é considerada uma terapia segura, desde que sejam observados os procedimentos de segurança para o paciente e para o profissional.
Para a obtenção de sucesso na laserterapia é importante que sejam observados os seguintes aspectos: adotar um protocolo já testado com parâmetros confiáveis e seguros, utilizar os dispositivos de segurança para irradiação, aplicar o laser somente em áreas “higienizadas” e fazer a aferição do equipamento regularmente.
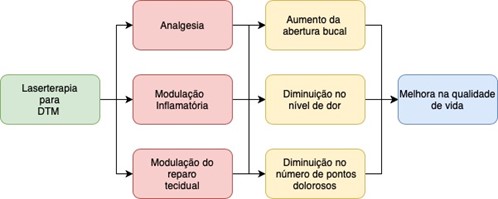
Recentes resultados de um ensaio clínico controlado triplo cego conduzido no Laboratório Especial de Laser em Odontologia na Faculdade de Odontologia da Universidade de São Paulo apontam aumento na abertura bucal, diminuição do número de pontos dolorosos e no nível de dor após a utilização da terapia com laser de baixa potência em pacientes com DTM (Figura 2). Portanto, os cirurgiões dentistas que estão envolvidos no tratamento das DTMs devem considerar a laserterapia como uma alternativa terapêutica.
Bibliografia
- Differential Diagnosis and Management of TMDs. Orofacial Pain: Guidelines for Assessment, Diagnosis, and Management (American Academy of Orofacial Pain), 6th ed.; De Leeuw, R., Klasser, G., Eds.; Quintessence Publishing Co: Batavia, IL, USA, 2018.
- Minervini, G.; Franco, R.; Marrapodi, M.M.; Mehta, V.; Fiorillo, L.; Badnjevic ́, A.; Cervino, G.; Cicciù, M. The Association between COVID-19 Related Anxiety, Stress, Depression, Temporomandibular Disorders, and Headaches from Childhood to Adulthood: A Systematic Review. Brain Sci. 2023, 13, 481.
- Okeson JP. Tratamento das desordens temporomandibulares e oclusão. 7a ed. Rio de Janeiro: Elsevier; 2013.
- Gonçalves DA, Dal Fabbro AL, Campos JA, Bigal ME, Speciali JG. Symptoms of temporomandibular disorders in the population: an epidemiological study. J Orofac Pain. 2010 Summer;24(3):270-8. PMID: 20664828.
- Freitas PM, Simoes A. (Eds.). Lasers in dentistry: guide for clinical practice. John Wiley & Sons, 2015.
- Carvalho FR, Barros RQ, Gonçalves AS, Muragaki SP, Pedroni ACF, Oliveira KDCM, Freitas PM. Photobiomodulation Therapy on the Palliative Care of Temporomandibular Disorder and Orofacial/Cervical Skull Pain: Preliminary Results from a Randomized Controlled Clinical Trial. Healthcare (Basel). 2023 Sep 18;11(18):2574.
