

Qual a relação entre tabagismo e doença periodontal?
As implicações do ato de fumar para a saúde bucal e para as chances de sucesso de tratamentos odontológicos
Emerson Nakao
Rodolfo Francisco Haltenhoff Melani
Caroline Teggi Schwartzkopf
O tabagismo em dados
Em relatório recente da Organização Mundial da Saúde, estima-se que haja cerca de 1,3 bilhão de fumantes no mundo, dos quais 1,09 bilhão são homens e 244 milhões, mulheres.10 Dados da Pesquisa Nacional de Saúde Bucal (SB Brasil 2010) mostram que mais de 80% dos brasileiros entre 35 e 44 anos têm algum tipo de doença periodontal, faixa etária em que ela se manifesta na sua forma mais grave com taxa de incidência de aproximadamente 20%.11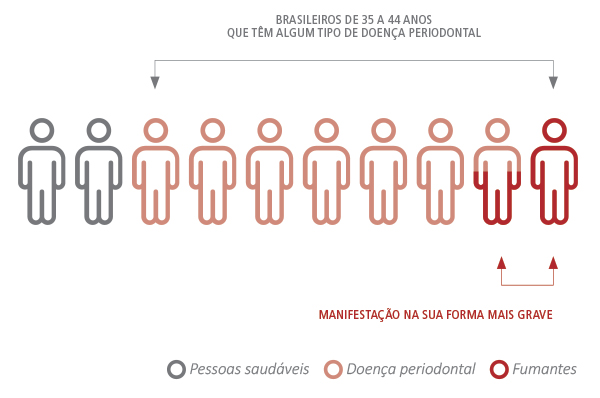
Há a questão sobre os fumantes passivos a se considerar, pois já existem evidências relevantes associando-os às doenças dos fumantes.3,12 Até o momento não foram encontradas evidências suficientes para afirmar que a periodontite tenha associação de causa e efeito somente com a exposição passiva ao tabaco,13 embora tal hipótese faça sentido e, caso se confirme essa relação, é provável que ela seja dose-dependente.
Não obstante fumantes possam apresentar aumento do acúmulo de placa bacteriana e progressão da doença exacerbadas, paradoxalmente, seus sinais de inflamação gengival e seus sintomas são suprimidos. Eles têm menos inflamação gengival (sangramento à sondagem) e menor fluxo de fluido do sulco gengival,1,3 o que dificulta o diagnóstico clínico da doença.
O mesmo pode ser dito a respeito do perfil microbiológico entre fumantes e não fumantes.9 Dados da literatura, embora inconclusivos, apontam para uma modificação fenotípica do P. gingivalis, uma adaptação, quando exposta à nicotina,9,14 e sugerem fortemente que o tabagismo está relacionado a um padrão específico de colonização periodontal.
Em comparação com os não-fumantes, os tabagistas respondem de forma insuficiente à terapia convencional de raspagem, e a associação com antibióticos na fase inicial é questionável por falta de evidências. Estudos apontam que a aplicação de doxiciclina 10% localmente após a raspagem mostra algum resultado favorável.3
Novos “vícios”
O uso de formas alternativas do consumo de tabaco, como cigarros eletrônicos, charutos, cachimbos, géis de nicotina e narguilé, tem ganhado popularidade em muitas partes do mundo com seu apelo místico, sua acessibilidade financeira, por ser uma novidade e pelo fator de agregação social.15-18
Isso é preocupante, pois os jovens são o principal consumidor- alvo desses produtos. A quantidade de fumaça inalada e que entra em contato com os tecidos gengivais, é cerca de 180 vezes maior (1 hora de narguile = 90.000 mL) do que a de um cigarro comum (500 – 600 mL).15
Parar de fumar parece ser uma abordagem relevante para reduzir o risco de periodontite e melhorar as chances de sucesso de um tratamento periodontal.9 Definitivamente, toda e qualquer forma de consumo de tabaco traz prejuízos aos tecidos bucais.16 Os efeitos nocivos do ato de fumar para a saúde sistêmica podem perdurar por anos, mas, no ambiente bucal, a reversibilidade e os benefícios podem ser obtidos logo após o cessar do hábito. Torna-se clara a importância do papel do cirurgião-dentista como promotor de saúde, ajudando a identificar e a orientar o paciente tabagista e atuar ativamente no combate a esse hábito.
REFERÊNCIAS
1. Gautam DK, Jindal V, Gupta SC, Tuli A, Kotwal B, Thakur R. Effect of cigarette smoking on the periodontal health status: a comparative, cross sectional study. J Indian Soc Periodontol [Internet]. 2011 [acesso em 2020 Jul 01];15(4):383–7.
Disponível em: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3283937/.
2. Leite FRM, Nascimento GG, Scheutz F, López R. Effect of smoking on periodontitis: a systematic review and meta-regression. J Prev Med. 2018 Jun;54(6):831-41. Epub 2018 Apr 12. doi: 10.1016/j.amepre.2018.02.014.
3. Nociti FH Jr, Casati MZ, Duarte PM. Current perspective of the impact of smoking on the progression and treatment of periodontitis. Periodontol 2000 [Internet]. 2015 Feb [acesso em 2020 Jul 01];67(1):187–210. Epub 2014 Dec 12. Disponível em: https://doi.org/10.1111/prd.12063.
4. Perio.org [Internet]. Chicago: American Academy of Periodontology [acesso em 2020 Jul 01]. Preventing Periodontal Disease. Disponível em: https://www.perio.org/consumer/prevent-gum-disease.
5. Fdiworlddental.org [Internet]. Genebra: FDI World Dental Federation [acesso em 2020 Jul 01]. Whole Mouth Health. Disponível em: https://www.fdiworlddental.org/what-we-do/projects/whole-mouth-health.
6. Efp.org [Internet]. Madri: European Federation of Periodontology [acesso em 2020 Jul 01]. World no Tobacco Today: EFP highlights importance of smoking cessation to periodontal health. Disponível em: https://www.efp.org/news-events/news/world-no-tobacco-today-efp-highlights-importance-of-smoking-cessation-to-periodontal-health-30317/.
7. Caton JG, Armitage G, Berglundh T, Chapple ILC, Jepsen S, Kornman KS, Mealey BL, Papapanou PN, Sanz M, Tonetti MS. A new classification scheme for periodontal and peri‐implant diseases and conditions – Introduction and key changes from the 1999 classification. J Periodontol [Internet]. 2018 [acesso em 2020 Jul 01];89(Suppl 1):S1-S8. Disponível em: https://doi.org/10.1111/jcpe.12935.
8. Pindborg JJ. Tobacco and gingivitis. J Dent Res [Internet]. 1947 [acesso em 2020 Jul 01];26(3):261-4. Disponível em: https://doi.org/10.1177/00220345470260030901.
9. Hanioka T, Morita M, Yamamoto T, Inagaki K, Wang PL, Ito H, Morozumi T, Takeshita T, Suzuki N, Shigeishi H, Sugiyama M, Ohta K, Nagao T, Hanada N, Ojima M, Ogawa H. Smoking and periodontal microorganisms. Jpn Dent Sci Rev [Internet]. 2019 [acesso em Jul 01];55(1):88-94. Disponível em: https://dx.doi.org/10.1016%2Fj.jdsr.2019.03.002.
10. World Health Organization (WHO) global report on trends in prevalence of tobacco use 2000-2025, 3º ed. Genebra: World Health Organization; 2019. 98 p. Disponível em: https://apps.who.int/iris/bitstream/handle/10665/330221/9789240000032-eng.pdf.
11. Ministério da Saúde (Brasil). SB Brasil 2010: Pesquisa Nacional de Saúde Bucal – resultados principais. Brasília: Secretaria de Atenção à Saúde (Brasil); 2012. 116 p. Disponível em: http://bvsms.saude.gov.br/bvs/publicacoes/pesquisa_nacional_saude_bucal.pdf.
12. Diver WR, Jacobs EJ, Gapstur SM. Secondhand smoke exposure in childhood and adulthood in relation to adult mortality among never smokers. Am J Prev Med. 2018;55(3):345-52. doi: 10.1016/j.amepre.2018.05.005.
13. Javed F, Ahmed HB, Romanos GE. Association between environmental tobacco smoke and periodontal disease: a systematic review. Environ Res. 2014;133:117-22. doi: 10.1016/j.envres.2014.05.008.
14. Zeller I, Malovichko MV, Hurst HE, Renaud DE, Scott DA. Cigarette smoke reduces short chain fatty acid production by a Porphyromonas gingivalis clinical isolate. J Periodontal Res [Internet]. 2019 [acesso em 2020 Jul 01];54(5):566-571. Epub 2019 Apr 14. Disponível em: https://doi.org/10.1111/jre.12660.
15. Kim KH, Kabir E, Jahan SA. Waterpipe tobacco smoking and its human health impacts. J Hazardous Mat. 2016;317:229-36. doi: 10.1016/j.jhazmat.2016.05.075.
16. Holliday RS, Campbell J, Preshaw PM. Effect of nicotine on human gingival, periodontal ligament and oral epithelial cells. A systematic review of the literature. J Dent [Internet]. 2019 [acesso em 2020 Jul 01];86:81-8. Disponível em: https://doi.org/10.1016/j.jdent.2019.05.030.
17. Ramôa CP, Eissenberg T, Sahingur SE. Increasing popularity of waterpipe tobacco smoking and electronic cigarette use: implications for oral healthcare. J Periodontal Res [Internet]. 2017 [acesso em 2020 Jul 01];52(5):813-23. Epub 2017 Apr 10. Disponível em: https://doi.org/10.1111/jre.12458.
18. Waziry R, Jawad M, Ballout RA, Al Akel M, Akl EA. The effects of waterpipe tobacco smoking on health outcomes: an updated systematic review and meta-analysis. Int J Epidemiol [Internet]. 2017 [acesso em 2020 Jul 01];46(1):32-43. Disponível em: https://doi.org/10.1093/ije/dyw021.
