Terapia fotodinâmica no controle de infecções bucais durante o tratamento ortodôntico
Caroline Maria Gomes Dantas, Carolina Lapaz Vivan e Patrícia Moreira de Freitas
Na prática clínica da Ortodontia, desafios “além das maloclusões” se apresentam rotineiramente. O agravamento de processos infecciosos é um ponto de grande preocupação dentro desta especialidade. Aparatos ortodônticos fixos ou removíveis podem ser fonte de trauma, facilitar a retenção de biofilme com patógenos oportunistas e retardar o processo de reparo em comparação a indivíduos que não estejam em uso de dispositivos ortodônticos. Frente a isso, o manejo eficaz de processos infeciosos é primordial para que a terapia transcorra como o planejado. Doenças periodontais, infecções herpéticas, candidoses, perimini-implantites e halitoses são quadros que, além de trazer grande desconforto, oferecem risco à saúde sistêmica do paciente.
Entre as modalidades terapêuticas disponíveis atualmente, a Terapia Fotodinâmica Antimicrobiana (aPDT) é uma alternativa que vem ganhando destaque no controle de infecções em diversas áreas da saúde, inclusive na Odontologia. No contexto atual de estado de alerta ao abuso de fármacos (seja por risco de interação medicamentosa, efeitos adversos ou desenvolvimento de resistência microbiana), a aPDT se mostra como uma ferramenta oportuna por se tratar de uma medida com ação local, de relativo baixo custo e altamente segura para o paciente1.
Os efeitos clínicos da aPDT são desencadeados pela combinação de três fatores: um agente fotossensibilizador (corante), uma fonte de luz ressonante (que tem afinidade) com o corante e o oxigênio presente no tecido (Figura 1). A aplicação tópica de um agente fotossensibilizador não-tóxico permite que o composto se ligue aos microrganismos-alvo, permanecendo inerte até que seja exposto à uma fonte luminosa capaz de excitá-lo a uma forma oxidante. Reagindo com o oxigênio presente no meio, o fotossensibilizador induz a formação de espécies reativas de oxigênio (ROS) com potencial de promover redução microbiana de 99-100%, sem efeitos colaterais para o tecido2. Na Odontologia, o fotossensibilizador mais comumente utilizado é o corante azul de metileno, um composto fenotiazínico de baixo custo, baixa toxicidade em humanos e capaz de gerar grandes quantidades de ROS ao absorver luz vermelha (≈ 600-680 nm)3.
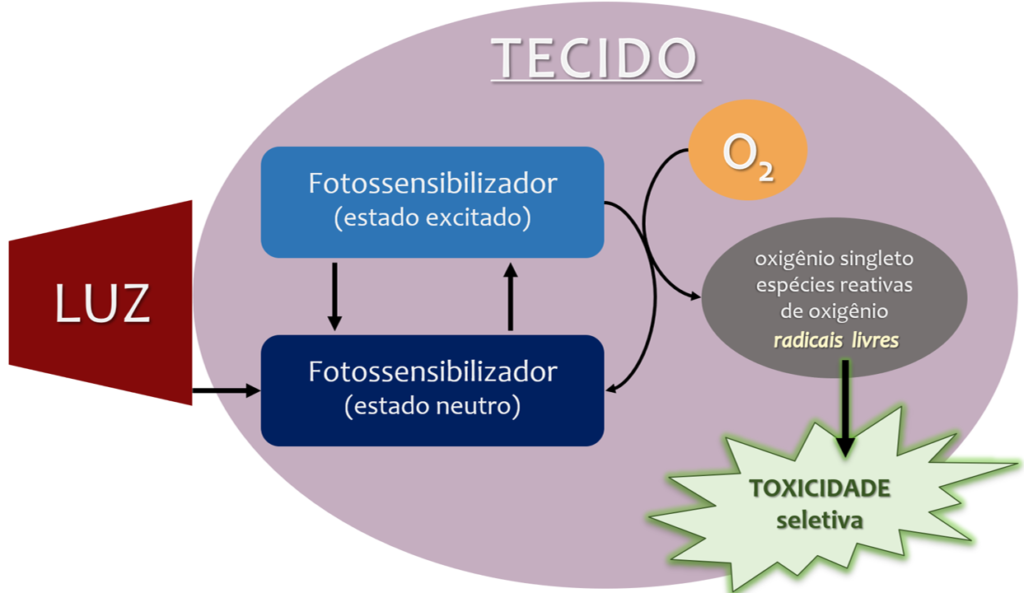
Figura 1. Mecanismo de ação da Terapia Fotodinâmica Antimicrobiana, adaptado de Li T, Yan L (2018)4.
A literatura cientifica disponível atualmente traz evidências de que a aPDT pode ser empregada em diversas situações cotidianas do ortodontista, favorecendo uma prática clínica minimamente invasiva. A aPDT pode ser empregada como método adicional de desinfecção à remoção seletiva de tecido em lesões profundas de cárie5; 6, favorecendo a reparação e preservação do tecido dentário. Ainda no campo da prevenção da cárie dental, uma preocupação constante em pacientes com dispositivos ortodônticos fixos, a técnica também foi descrita como eficaz na redução da quantidade de Streptococcus mutans presente na saliva em crianças com alto risco à doença7.
Em relação ao manejo dos tecidos periodontais, os procedimentos de raspagem e polimento corono-radicular são considerados padrão-ouro no controle de condições inflamatórias8. Ainda assim, terapias adjuvantes como a aPDT têm potencial de reduzir significativamente a contagem de microrganismos patogênicos que habitam o biofilme oral na região subgengival de pacientes com periodontite9. Assim, há melhora no perfil inflamatório dos tecidos moles periodontais, impactando positivamente o índice de placa, o sangramento à sondagem, a profundidade de sondagem e a preservação da inserção periodontal8.
Outra situação que impacta o cronograma do tratamento ortodôntico é a presença de lesões ulceradas contaminadas, que por vezes levam o especialista a postergar ativações planejadas. Devido à diversidade de microrganismos na cavidade oral, especialmente em pacientes portadores de aparatologia fixa corretiva10, as lesões da mucosa frequentemente evoluem para processos infecciosos e necessitam intervenção para que a cicatrização ocorra de maneira adequada. Estudos apontam que a aPDT pode auxiliar no manejo das mucosites orais colonizadas por diversas classes de patógenos11; 12, como em infecções herpéticas e candidoses, a partir de uma intervenção local e de execução relativamente simples (Figura 2).
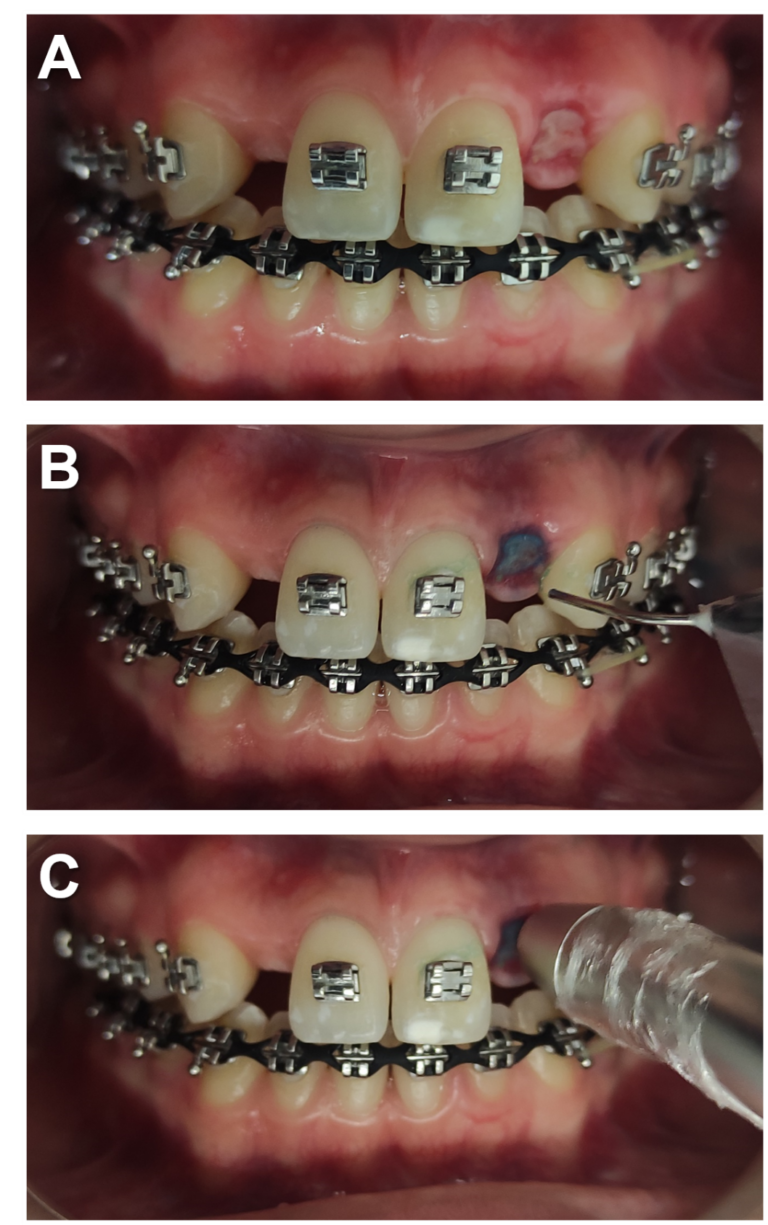
Figura 2. Sequência clínica de aplicação da aPDT: A. Diagnóstico (lesão necrótica causada por impacção de alimento entre dente provisório e rebordo alveolar de paciente em tratamento ortodôntico). B. Aplicação do fotossensibilizador (azul de metileno 0,01%). C. Irradiação com laser de diodo de baixa potência (660 nm).
A preocupação com medidas eficientes para o controle de adversidades recorrentes na Ortodontia é especialmente importante por se tratar de um período propício a lacerações dos tecidos e infecções oportunistas. O especialista deve estar atento à literatura atual, que aponta que grandes benefícios podem ser obtidos com a incorporação da aPDT à rotina do ortodontista. Assim como em diversos campos da Medicina, a aPDT se mostra uma excelente ferramenta no controle de infecções bucais por conferir não apenas a desinfecção local, mas também promover alívio da dor e estimular a reparação tecidual. Uma técnica simples e eficaz para restaurar saúde e qualidade de vida de pacientes em tratamento ortodôntico.
Referências bibliográficas
- ASPIROZ, C. et al. Photodynamic Therapy With Methylene Blue for Skin Ulcers Infected With Pseudomonas aeruginosa and Fusarium spp. Actas Dermosifiliogr, v. 108, n. 6, p. e45-e48, Jul-Aug 2017. ISSN 0001-7310.
- EDUARDO, C. D. P. et al. Photodynamic therapy as a complementary benefit in the dental clinic. Revista da Associacao Paulista de Cirurgioes Dentistas, v. 69, n. 3, p. 226-235 %@ 0004-5276, 2015.
- NUNEZ, S.; GARCEZ, A. S.; RIBEIRO, M. S. PDT-Terapia fotodinâmica antimicrobiana na Odontologia. Elsevier Brasil, 2015.
- LI, T.; YAN, L. Functional Polymer Nanocarriers for Photodynamic Therapy. Pharmaceuticals (Basel), v. 11, n. 4, Nov 30 2018. ISSN 1424-8247 (Print) 1424-8247.
- ORNELLAS, P. O. et al. Effect of the antimicrobial photodynamic therapy on microorganism reduction in deep caries lesions: a systematic review and meta-analysis. J Biomed Opt, v. 21, n. 9, p. 90901, Sep 1 2016. ISSN 1083-3668.
- MELO, M. A. et al. Photodynamic antimicrobial chemotherapy and ultraconservative caries removal linked for management of deep caries lesions. Photodiagnosis Photodyn Ther, v. 12, n. 4, p. 581-6, Dec 2015. ISSN 1572-1000.
- FEKRAZAD, R. et al. Effect of antimicrobial photodynamic therapy on the counts of salivary Streptococcus mutans in children with severe early childhood caries. Photodiagnosis Photodyn Ther, v. 18, p. 319-322, Jun 2017. ISSN 1572-1000.
- MUZAHEED, M. et al. Effectiveness of single versus multiple episodes of photodynamic therapy as adjunct to scaling and root planing on periodontopathogenic bacteria in patients with periodontitis. Photodiagnosis Photodyn Ther, p. 102035, Oct 1 2020. ISSN 1572-1000.
- AKRAM, Z. et al. Bactericidal Efficacy of Photodynamic Therapy Against Periodontal Pathogens in Periodontal Disease: A Systematic Review. Photomed Laser Surg, v. 34, n. 4, p. 137-49, Apr 2016. ISSN 1549-5418.
- LUCCHESE, A. et al. Changes in oral microbiota due to orthodontic appliances: a systematic review. J Oral Microbiol, v. 10, n. 1, p. 1476645, 2018. ISSN 2000-2297 (Print) 2000-2297.
- RIBEIRO DA SILVA, V. C. et al. Photodynamic therapy for treatment of oral mucositis: Pilot study with pediatric patients undergoing chemotherapy. Photodiagnosis Photodyn Ther, v. 21, p. 115-120, Mar 2018. ISSN 1572-1000.
- LAVAEE, F. et al. Evaluation of the effect of photodynamic therapy on chemotherapy induced oral mucositis. Photodiagnosis Photodyn Ther, v. 30, p. 101653, Jun 2020. ISSN 1572-1000.
